|
|
| ■ 血 糖 |
血糖値とは血液の中のブドウ糖の濃度のことで、空腹時の正常値は60〜110mg/dlです。
ブドウ糖は人間の体にとって最も重要なエネルギー源、すなわち燃料です。 |
|
|
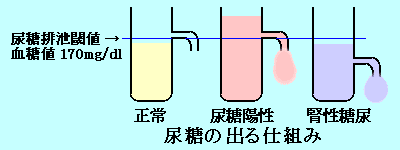
| ■ 尿 糖 |
血糖値が高くなると(通常170mg/dl以上)腎臓で再吸収しきれなくなり尿にブドウ糖が出てきます。
個人差があり血糖値が正常でも尿糖が出る(腎性糖尿といいます)人もいます。
逆に糖尿病の人でも必ずしも尿糖が出るとは限らず、診断のための絶対的な指標にはなりません。 |
|
 |
| ■ インスリン |
膵臓のランゲルハンス島(ラ氏島)のβ細胞で作られるれるホルモンです。
肝臓や筋肉・脂肪組織がその細胞内にブドウ糖を取込み、それをエネルギー源として利用したり蓄えたりするためにはインスリンが必須です。インスリンの作用によりブドウ糖が消費されるため血糖値が下がりますが、血糖値を下げるホルモンはインスリンだけです。
インスリンが不足すると、肝臓・筋肉・脂肪組織などの臓器でブドウ糖の利用や取り込みが低下し、血中のブドウ糖が増えることになります(高血糖)。
なお脳・赤血球・腎臓は、ブドウ糖の取り込みをインスリンに依存していません。 |
|
|
|
|
|
| ■ 食事摂取 |
食べたものが消化・吸収され血糖値が上がるとラ氏島のβ細胞が刺激されインスリンの分泌が増えます。
インスリンの作用によりブドウ糖が肝臓や末梢の筋肉・脂肪組織に取り込まれると血糖値が下がり、インスリンの分泌も減ります。 |
|
|
| ■ 空腹時 |
夜寝ている間の燃料補給は、肝臓でのブドウ糖の合成(糖新生)によって行われます。
この間も少量のインスリンが出ていて、肝臓からのブドウ糖放出が過剰にならないように調節しています。 |
|
| 糖の流れ |
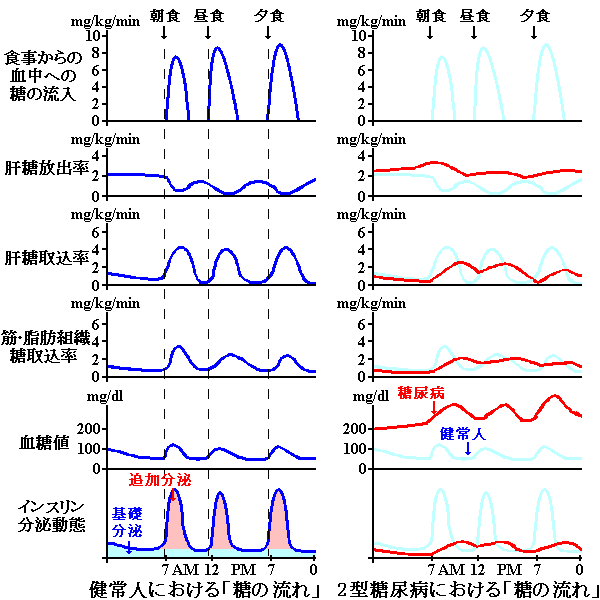
 “糖の流れ”の解説 “糖の流れ”の解説 |
|
この図は順天堂大学教授・河盛隆造先生の“糖の流れ(1999年)”を元に作成し、許可を得て掲載しています。
|
|
|
|
|
| インスリン不足 |
インスリン不足の結果、肝臓や末梢組織でブドウ糖の取り込み・利用が低下し、肝臓からのブドウ糖の放出が抑制されないために、血糖値が高くなる病気です。高血糖状態が持続することにより、糖尿病特有の合併症を来たし、また動脈硬化症が促進されます。
インスリンの不足には、インスリンが全く作られなくなる場合と、インスリン分泌が残っていても効きが悪くなる場合とがあります。 |
|
|
|
|
| ■ 1型糖尿病
|
一般に若い人に急に発症してきます。膵ラ氏島のβ細胞が破壊されインスリンが全く作れなくなるため、外からのインスリンの補充に頼らざるを得ない状態(インスリン依存)です。
日本人の糖尿病の5〜10%がこのタイプです。 |
|
|
| ■ 2型糖尿病 |
日本人の糖尿病の9割以上を占め、肥満との関係が深いタイプですが、やせ型もあります。多くは成人に緩徐に発症してきます。
このタイプの糖尿病になる体質を持った人(遺伝)に、何らかの引き金(環境因子)が加わって発症します。
インスリンは残っていますが、肥満や運動不足のためインスリンが効きにくい状態(インスリン抵抗性)になり、糖尿病を発症します。
遺伝=インスリン分泌不全:血糖の上昇に対応した瞬時のインスリン分泌が起こらない
環境因子=インスリン抵抗性: 肥満・運動不足・ストレス等によるインスリンの作用不足
|
| |
1型糖尿病 |
2型糖尿病 |
| 年 齢 |
若年者 |
中高年者 |
| 発症の機序 |
自己免疫機序
その他原因不明
↓
β細胞破壊 |
遺 伝
+
環境因子 |
| 病 態 |
インスリン枯渇
(インスリン依存) |
インスリン分泌不全
+
インスリン抵抗性 |
|
|
|
| ■ その他 |
■ その他の特定の機序、疾患による糖尿病
これには特定の遺伝子異常が見つかったものや、他の内分泌疾患や膵疾患に伴い高血糖を来したものが含まれます。
|
|
■ 妊娠糖尿病
従来は、妊娠中に糖忍容力低下を認め分娩後正常化するものとされ、糖尿病合併妊娠と区別されていましたが、現在は妊娠中に発生したかまたは初めて認識された耐糖能低下と定義されています。
|
|
2002年の糖尿病実態調査によれば、糖尿病患者数は全国で約740万人、予備軍を入れると1620万人で、中高年者の10%以上は糖尿病といわれています。
このように急速に患者数が増えてきたのは生活水準の向上・ストレスの多い生活・高齢化によるものと思われます。
 新しい糖尿病の分類と診断基準(1999年) 新しい糖尿病の分類と診断基準(1999年) |
|
|
 新しい糖尿病の分類と診断基準 (1999,JDS)
新しい糖尿病の分類と診断基準 (1999,JDS) “糖の流れ”
“糖の流れ” インスリン分泌不全と抵抗性
インスリン分泌不全と抵抗性
 Lecture2 糖尿病の自覚症状と診断
Lecture2 糖尿病の自覚症状と診断
 UcDM Top
UcDM Top INDEX
INDEX